Intervista al Prof. Mario Tartarone, capo Dipartimento di Ortopedia e Traumatologia dell’ospedale San Carlo di Nancy di Roma, considerato tra le figure più autorevoli nel panorama ortopedico italiano
Estimated reading time: 7 minuti
Le attività operatorie principali svolte con la sua équipe sono quelle di chirurgia protesica di ginocchio e anca e di traumatologia dello sport, con circa 1.000 interventi all’anno. Vengono inoltre trattate tutte le patologie traumatiche e degenerative della spalla, della mano e del piede.
Sotto la sua guida, il San Carlo di Nancy è diventato uno dei centri più avanzati in Italia nella chirurgia robot-assistita e nella protesica di nuova generazione. Il suo reparto integra infatti tecnologie di precisione, protocolli riabilitativi moderni e un approccio clinico che unisce biomeccanica, prevenzione e qualità della vita.
Prof. Tartarone, il San Carlo di Nancy è oggi un punto di riferimento nazionale. Quali fattori clinici, tecnologici e organizzativi hanno permesso di raggiungere questo livello di eccellenza?
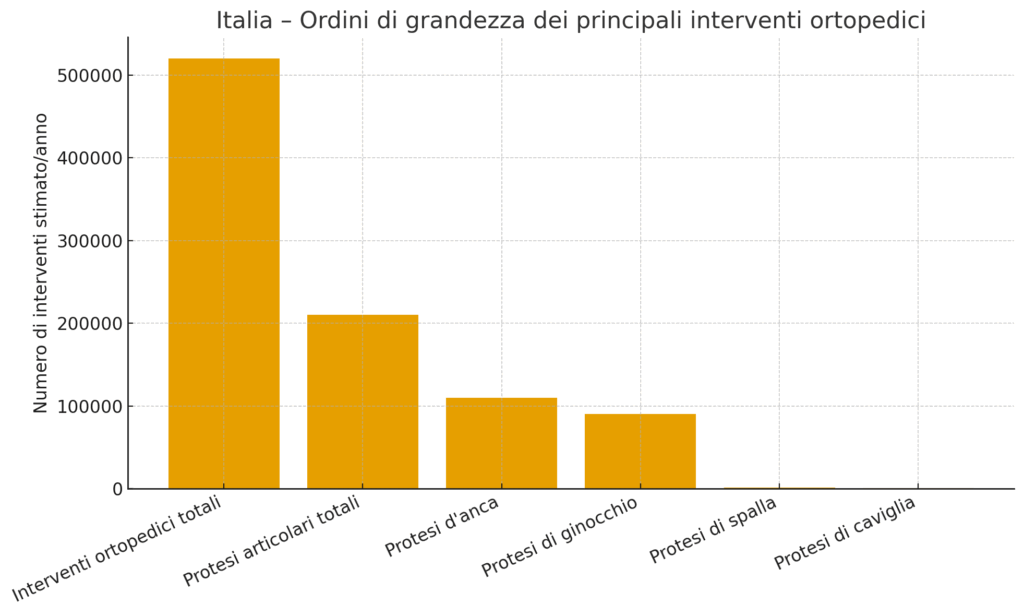
Le protesi articolari superano le 200.000 procedure annue.
Gli interventi maggiori più frequenti sono: Protesi d’anca: ~110.000/anno Protesi di ginocchio: ~90.000/anno Protesi di spalla: ~1.600/anno Protesi di caviglia: ~400/anno
Il grosso dell’attività chirurgica è concentrato su anca e ginocchio, seguite da traumatologia e chirurgia sportiva.
Si tratta sicuramente di un lavoro che ha richiesto una riorganizzazione e il coinvolgimento di tutte le figure professionali del reparto, della sala operatoria e della fisioterapia, con l’appoggio incondizionato della proprietà del mio Ospedale nella figura del Presidente Ettore Sansavini (fondatore, 50 anni fa, di GVM Care & Research, presente con oltre 40 strutture in ambito nazionale e internazionale). Con lui abbiamo condiviso, 10 anni fa, l’impegno e la necessità di creare un centro ortopedico di eccellenza per rispondere alle continue sfide che la nostra professione ci impone.
La traumatologia e l’ortopedia stanno vivendo una trasformazione profonda: terapie rigenerative, chirurgia robotica, medicina biologica, stampa 3D, chirurgia mini-invasiva. Quali di queste innovazioni avranno, secondo lei, l’impatto più significativo nei prossimi anni e quali sfide rimangono da superare?
Tutta la medicina sta vivendo una profonda trasformazione per rispondere in maniera sempre più efficace alle esigenze dei nostri malati. In ambito ortopedico le sfide sono sempre più ambiziose e, se da una parte gli sforzi sono concentrati verso le terapie rigenerative e biologiche per migliorare e allungare la vita delle nostre articolazioni, sicuramente l’avvento della chirurgia robotica per le protesi di ginocchio e di anca, unitamente alle tecniche chirurgiche mini-invasive, è il campo che avrà lo sviluppo maggiore nei prossimi anni.
Noi, tra i primi in Italia, abbiamo creduto e investito energie nella chirurgia robotica, che eseguiamo sulle protesi di ginocchio — sia parziali che totali — da circa 6 anni, diventando anche centro di insegnamento riconosciuto a livello nazionale per i chirurghi ortopedici che si avvicinano a queste procedure.
La robotica è già oggi una realtà consolidata che ci consente una chirurgia di maggiore precisione, nella direzione di una sempre più marcata individualizzazione dell’impianto protesico su misura per il singolo paziente.
La sfida è continuare a sviluppare tali tecnologie per ridurre al minimo i margini di errore e avere pazienti sempre più soddisfatti, con protesi che consentano loro di riprendere tutte le attività della propria vita, garantendo una durata nel tempo sempre maggiore degli impianti.
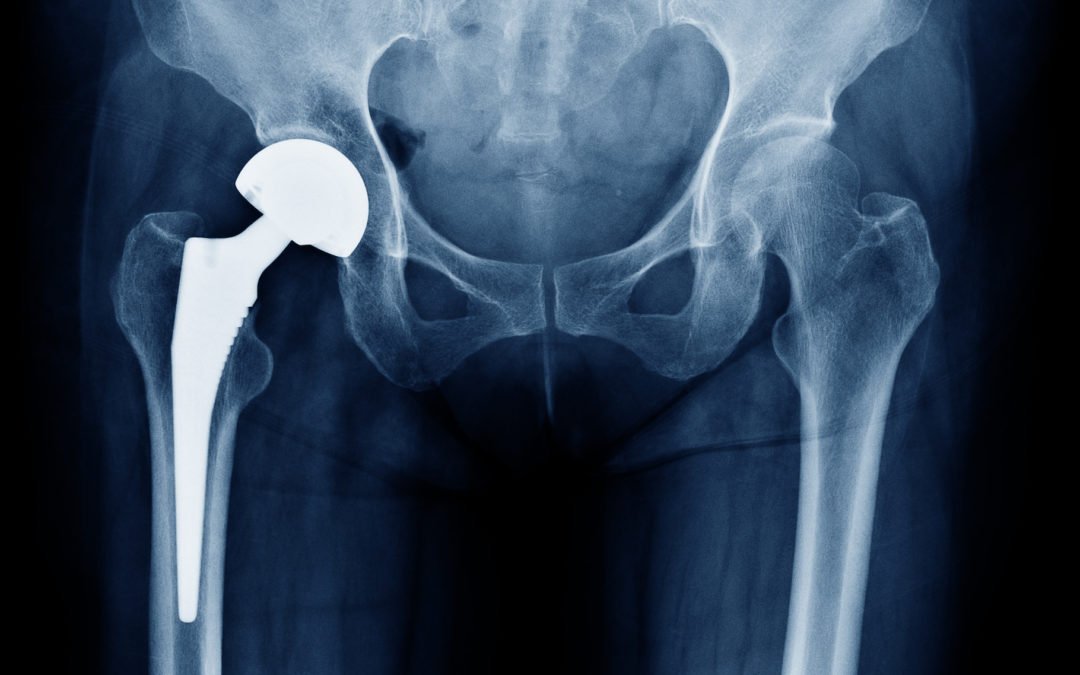
Le protesi di nuova generazione promettono maggiore precisione, durata e personalizzazione. Come sta cambiando la protesica moderna e in che modo queste soluzioni migliorano concretamente l’esperienza e la qualità della vita dei pazienti?
L’evoluzione nel campo della chirurgia protesica, grazie soprattutto all’avvento della chirurgia robotica, è sempre più rapida, così come sono cambiate le richieste funzionali dei nostri pazienti. Se fino a qualche anno fa chi riceveva una protesi di anca o ginocchio chiedeva semplicemente di tornare a camminare senza dolore, oggi sempre più spesso desidera riprendere tutte le attività della propria vita, anche sportive di livello amatoriale.
Ciò ha portato allo sviluppo di tecniche sempre meno invasive e, con il supporto della robotica, a una chirurgia di estrema precisione che garantisce il ripristino della biomeccanica dell’articolazione operata e una ripresa completa delle funzioni.
In questo senso, l’avvento delle protesi parziali di ginocchio — in grado di rivestire soltanto il compartimento usurato, senza intaccare i legamenti — costituisce una soluzione estremamente valida per garantire una ripresa funzionale completa, rispondendo alla crescente richiesta di un netto miglioramento della qualità della vita.
Esoscheletri, tecnologie robotizzate e riabilitazione assistita stanno entrando nella pratica clinica. Quanto siamo vicini a una diffusione su larga scala? E quali nuovi scenari aprono per il recupero funzionale post-operatorio?
Anche in campo riabilitativo gli sviluppi sono sempre maggiori. Così come nella chirurgia ortopedica si va sempre più verso un’individualizzazione del trattamento, allo stesso modo nella riabilitazione si stanno definendo programmi “accelerati” e “personalizzati”, che garantiscono una ripresa più rapida nel post-operatorio.
A breve entreranno nella nostra pratica clinica App dedicate e calibrate sul singolo paziente, utili per registrare costantemente — anche da remoto — i progressi e guidare il percorso riabilitativo domiciliare in maniera corretta.
Oltre alla tecnologia, oggi si parla molto di una visione più “olistica” dell’ortopedia, in cui il rapporto umano tra medico e paziente diventa centrale. Quanto è importante costruire un dialogo empatico e personalizzato per migliorare non solo l’aderenza terapeutica, ma anche la qualità del percorso di cura?

Negli ultimi anni, purtroppo, il rapporto umano e di fiducia tra medico e paziente si è in diversi casi incrinato, sotto la spinta di campagne denigratorie ingiustificate verso la nostra categoria, che hanno portato alcuni pazienti a porsi in una posizione di “allerta”.
Ritengo che l’instaurarsi di un rapporto di fiducia medico-paziente sia e rimanga sempre la base del successo di ogni trattamento, medico o chirurgico. Il paziente deve potersi affidare completamente alle indicazioni del medico, e il medico deve dimostrarsi sempre disponibile ad ascoltare richieste, dubbi e ansie del singolo paziente per guidarlo verso la guarigione.
Solo recuperando questo rapporto di fiducia si può ottenere una piena aderenza terapeutica, indispensabile per il successo di qualsiasi percorso di cura.
Il paziente deve comprendere che ogni medico-chirurgo mette a sua disposizione conoscenze e competenze per risolvere le sue problematiche, sapendo però che in medicina e chirurgia non può esistere il 100% dei risultati positivi. È fondamentale sapere che ogni medico farà sempre tutti gli sforzi possibili per raggiungere risultati soddisfacenti.